
Inhalt
Discoid Lupus Erythematodes oder LED ist eine chronische Hautkrankheit, die an verschiedenen Körperteilen Läsionen und rote Schuppen hinterlässt. Da es anderen Erkrankungen ähnlich ist, ist es schwierig zu diagnostizieren; Jeder Verdacht sollte sofort von einem Arzt analysiert werden, um die Behandlung so bald wie möglich zu beginnen. Die frühzeitige Behandlung von LED ist wichtig, um das Auftreten schwerwiegender Nebenwirkungen wie Haarausfall und bleibender Hautverunstaltung zu reduzieren. Im Allgemeinen ist die Verwendung von topischen Kortikosteroiden und Malariamedikamenten - zusätzlich zur Verringerung der Sonneneinstrahlung - die häufigste Behandlung.
Schritte
Methode 1 von 3: Erkennen der Anzeichen von Discoid Lupus
Identifizieren Sie die Symptome der LED. Menschen mit dieser Krankheit leiden unter leichtem Juckreiz und einigen Schmerzen. Bei vielen Patienten treten jedoch kein Juckreiz, keine Beschwerden und keine anderen mit Verletzungen verbundenen Empfindungen auf. LED-Symptome treten häufig in Bereichen des Körpers auf, die der Sonne ausgesetzt sind, aber 50% davon befinden sich auf der Kopfhaut. Das Gesicht und der Hals sind ebenfalls häufige Orte. Die körperlichen Symptome von discoidem Lupus sind: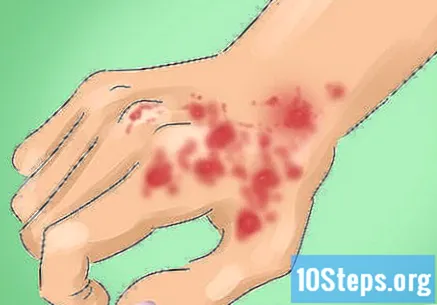
- Diskrete, schuppige, erythematöse und leicht erhabene Läsionen oder Blutplättchen über oder unter dem Hals in Form einer Münze und mit verhärteter oder schuppiger Haut.
- Verstopfte Haarfollikel, die zu Haarausfall führen.
- Veränderungen der Hautfarbe, normalerweise Verlust der Pigmentierung (Aufhellung) in der Mitte und Hyperpigmentierung (Verdunkelung) an den Rändern.
- Wunden, die sich langsam ausdehnen, verkümmern, heilen und Teleangiektasien zeigen können, eine Erweiterung der Kapillargefäße unter der Haut, wobei die Läsionen so aussehen, als würden sie von den Wunden "ausstrahlen".
- Lichtempfindlichkeit ist ebenfalls sehr häufig.
Finden Sie heraus, welche Erkrankungen den discoiden Lupus „imitieren“ können. Während des Diagnoseprozesses schließt der Arzt andere Probleme aus, die der LED ähneln. Einige von denen, die Hautläsionen verursachen, sind:- Syphilis.
- Aktinische Keratose.
- Komplikationen durch Sarkoidose.
- Lichen planus.
- Plaque-Psoriasis.
Konsultieren Sie so schnell wie möglich einen Arzt für eine Diagnose. Wenn Sie LED vermuten, vereinbaren Sie so bald wie möglich einen Termin mit einem Immunologen. In den meisten Fällen basiert die Diagnose eines discoiden Lupus erythematodes auf klinischen Befunden oder dem, was der Arzt während der körperlichen Untersuchung wahrnimmt. In bestimmten Fällen kann eine histopathologische Untersuchung hilfreich sein, um andere Hautprobleme auszuschließen.- Discoid Lupus erythematodes kann auch als Teil des systemischen Lupus erythematodes (SLE) auftreten. Tatsächlich betrifft ein solcher Zustand etwa 25% der Menschen mit SLE, und etwa 10 bis 15% der Menschen mit LED entwickeln SLE. Je weiter verbreitet die LED ist, desto größer ist die Wahrscheinlichkeit, dass sie mit systemischem Lupus koexistiert. Der Arzt kann auch SLE-Tests durchführen, indem er nach Blut- und Urinproben fragt, die im Labor analysiert werden müssen.
- Patienten mit discoidem Lupus haben negative oder sehr geringe Mengen an Anti-Kern-Antikörpern und sehr selten Anti-RO-Antikörper.
Methode 2 von 3: Berücksichtigung von Risikofaktoren

Analysieren Sie das Risiko eines medikamenteninduzierten Lupus erythematodes. Ein solcher Zustand kann durch bestimmte Medikamente ausgelöst werden, die bei Menschen ohne SLE ähnliche Symptome wie Lupus verursachen. Es ist nur vorübergehend und sollte nach einigen Tagen oder Wochen nach Absetzen des Medikaments verschwinden. Sprechen Sie sofort mit einem Arzt, wenn Sie den Verdacht haben, dass ein Medikament die Manifestationen von Lupus auslöst. Obwohl mehrere Medikamente Lupus erythematodes verursachen können, sind die drei wahrscheinlichsten:- Hydralazin.
- Procainamid.
- Isoniazid.
Kennen Sie Ihre Familiengeschichte. Viele Patienten mit Lupus berichten, dass sie auch ein Familienmitglied mit derselben Störung oder einer anderen Autoimmunerkrankung wie rheumatoider Arthritis haben. Wenn möglich, informieren Sie sich vor einem Arztbesuch, ob Verwandte an der Krankheit gelitten haben. Informationen zur Familienanamnese sind wichtig, damit der Arzt eine genaue Diagnose stellen kann.
Denken Sie daran, dass Lupus in bestimmten Bevölkerungsgruppen häufiger vorkommt. Neben anderen Risikofaktoren, die berücksichtigt werden können, beeinträchtigen Geschlecht und ethnische Zugehörigkeit auch die Wahrscheinlichkeit, an der Krankheit zu erkranken. Es ist viel häufiger bei Frauen als bei Männern, bei Afroamerikanern und bei Personen zwischen 20 und 40 Jahren. Der Arzt wird diese Faktoren berücksichtigen, wenn er versucht, das Problem zu diagnostizieren.
Methode 3 von 3: Behandlung von Discoid Lupus
Setzen Sie sich nicht der Sonne aus. LED-Symptome verschlechtern sich, wenn der Patient der Sonne oder einer anderen Art von ultraviolettem Licht ausgesetzt ist. Daher ist es wichtig, nicht im Freien zu bleiben, wenn die Sonne scheint. Beschränken Sie die Exposition auf die Stunden des Tages, wenn die Sonnenstrahlen weniger intensiv sind, z. B. am frühen Morgen oder in der Dämmerung.
- Verwenden Sie Sonnenschutzmittel und Kleidung, um sich vor ultravioletten Strahlen zu schützen.
- Vermeiden Sie das Bräunen und setzen Sie sich nicht in die Nähe des Fensters.
- Seien Sie sehr vorsichtig, wenn Sie in der Nähe von Wasser, Schnee, Sand und Oberflächen stehen, die ultraviolette Strahlen reflektieren.
Sprechen Sie mit einem Arzt über die Verwendung von Kortikosteroid-Cremes. Topische Cremes werden häufig zur Behandlung von LED verwendet. Zunächst wird eine hohe Dosis verschrieben, die zweimal täglich angewendet werden sollte. Danach wird eine Erhaltungsdosis verschrieben. Die Änderung der Dosierung verhindert negative Nebenwirkungen des Arzneimittels wie Atrophie und rote Flecken auf der Haut.
- Steroidinjektionen können auch zur Behandlung von Wunden dienen, die chronisch geworden sind, eine verhärtete Haut aufweisen oder nicht auf topische Steroide angesprochen haben. Fragen Sie Ihren Arzt nach dieser Behandlungsform.
Erfahren Sie mehr über orale Medikamente. Arzneimittel zur Behandlung von Malaria sind im Rahmen des Plans zur Bekämpfung von LED üblich und werden allein oder in Verbindung mit Chloroquin, Hydroxychloroquin und Mepacrin angewendet.
- Andere Medikamente, die verwendet werden können - wenn die Malariamedikamente, topischen Kortikosteroide und Steroide, die auf die Läsionen angewendet werden, nicht wirken - sind Methotrexat, Cyclosporin A, Tacrolimus und Azathioprin.
- Die Dosen des Arzneimittels werden durch die Magermasse des Patienten bestimmt, wodurch die Wahrscheinlichkeit einer Toxizität durch die Arzneimittel verringert wird.
Tipps
- Achten Sie auf Hautläsionen im Gesicht, am Kopf und am Hals, die durch Sonneneinstrahlung verschlimmert zu werden scheinen. Konsultieren Sie so bald wie möglich einen Arzt, um Behandlungen zu beginnen, die den dauerhaften Haarausfall oder die Hautverunstaltung verringern können.
- Rauchen kann das Problem verschlimmern.
- Einige Medikamente können auch Lupus verschlimmern. Besprechen Sie Medikamente mit Ihrem Arzt, während Sie eine Behandlung suchen.
Warnungen
- Bis zu 5% der Menschen mit LED können an systemischem Lupus leiden, was Folgen hat, die das Leben des Patienten gefährden, wenn bestimmte Körpersysteme wie Nieren und Herz angegriffen werden. Der Arzt muss die Behandlung immer überwachen, während der Patient sich von der Sonne fernhalten und die Medikamente wie empfohlen einnehmen muss.


